李先生今年四十剛出頭,但近幾個月一直感覺上腹部隱隱作痛,尤其是進食之後更甚。由於移民來美不久,工作繁忙且辛苦,無暇顧及,覺得忍一忍,再吃些胃藥就可慢慢痊愈。一日和同事聊起自己的胃病,不料當同事了解到李先生的父輩中曾有人罹患胃癌的時候,一再叮囑千萬不 能忽視胃病,並建議他立刻預約醫生就診。此時,李先生才重視起自己的病況來。初診及轉介專科之後,李先生接受了消化道内窺鏡檢查,就是俗稱的胃鏡,經過活組織切片病理檢查,最後醫生作出了“胃癌”的診斷。幸運的是,李先生的胃癌尚屬早期,經過適當手術和化放療,治愈前景相當樂觀。事實上,胃癌是一種非常常見的惡性腫瘤,亞裔的發病率也很高,了解並重視這種早期很難被發 現的癌症,對預防、早期診斷、治愈前景都有深遠意義。
胃的結構和功能
胃癌,英文稱爲 Stomach Cancer或 Gastric Cancer,是一種生長在胃部的惡性腫瘤。食物在咀嚼和吞嚥之後,經過食道來到胃。食道和胃部 的交界處正好位於橫隔膜下方(肺下方的呼吸肌),胃的外形完全像個囊 袋,用來保存食物,並分泌胃液消化食物。食物和胃液混合之後,胃開始將其排空到小腸的第一部分,即十二 指腸。在胸腔和骨盆之間,就是醫學 上稱之爲腹部的區域,很多人將腹部 疼痛說成是胃疼,事實上,腹部疼痛 有可能是因爲闌尾、小腸、結腸(大 腸)或腹部其他器官病變引起,所以醫生會參照上腹部疼痛的症狀,將其 謂之“腹痛”,因爲,胃癌的最初症狀就是腹痛。
不要將胃癌和腹部其他癌症相混淆,如結腸癌、肝癌、小腸癌,因爲 這些癌症可能出現不同的症狀,不同的外觀體徵,甚至治療方案也不盡相同。
胃有五個部分組成:賁門,最 接近食道的胃的上部。胃底,位于賁 門旁,這裡有些細胞負責製造胃酸和胃蛋白酶(消化酶),構成胃液的一 部分以助消化。胃體,位於胃的上下 部之間。胃竇,最接近腸道的胃的下 部,在這裡食物和消化液相混合。幽門,具有閥門功能,可將食物排空至小腸。胃有兩條彎形曲綫,短的叫胃小彎,在胃的右側,長的胃大彎,位 於胃的左側。和胃相鄰的器官有結 腸、肝臟、脾臟、小腸和胰腺。胃壁 分爲五層,由内而外依次為黏膜、粘膜下層、肌層,以及包裹胃部的漿膜下層和漿膜層。若癌症生長進入胃壁深層,其預後將不容樂觀。
癌症有可能發生在胃的任何部位,因此產生的症狀亦會不同,且其 結果往往也不同。癌症位置不同,亦 影響治療方案的選擇。位於胃和食道交界處的癌症,其分期和治療與食道癌一樣,始發在賁門的癌症,若其向胃和食道交界處生長,其分期和治療也和食道癌相似。
胃癌的發展和類型
胃癌的發展非常緩慢,甚至可以隱匿數年。在發展成爲真正的癌症 之前,胃内壁可能已經發生了癌前病 變。這些早期病變很少會引起症狀, 故也不容易被發現。胃癌通過不同途 徑產生擴散(轉移)。癌症在胃壁生 長,經淋巴管和附近的淋巴結擴散癌 細胞,並入侵鄰近器官。黃豆大小的 淋巴結有幫助消炎的功能,而胃的周 圍有非常豐富的淋巴管和淋巴結,一 旦癌症擴散至淋巴結,那麽病人的預 後就不太樂觀。癌症發展至晚期,癌 細胞會透過血液擴散至其它器官,如 肝、肺以及骨骼。
腺癌(Adenocarcinoma)佔胃癌 90%到95%,大部分被稱爲胃癌的,其 實都屬於發生在粘膜上皮層的腺癌類型。
淋巴瘤(Lymphoma),這種免疫 系統組織的腫瘤,有時候也在胃壁上 被發現,發病率大約佔胃癌的4%左 右,預後和治療依賴於淋巴瘤的生長 狀況。
胃腸道間質瘤(Gastrointestinal Stromal Tumor),一種罕見的腫瘤, 從胃壁上被稱之爲Cajal間質細胞開始 的,有一部分是良性的,一部分是惡 性腫瘤。儘管這種腫瘤會發生在消化 道的任何地方,但其60%至70%發生在胃。
類癌(Carcinoid Tumor),這種 腫瘤發生在胃的内分泌細胞上,大部分這種腫瘤並不會擴散至其他器官, 類癌約佔胃癌3%的發生率。
發病數據和風險因子
根據美國癌症協會(ACS)的統 計數據顯示,2012年,美國大約有 21,320名新增的胃癌患者,其中男性約13,020人,女性為8,300人;全年大 約有10,540人將死於胃癌,其中包括 男性6,190人,女性4,350人。
胃癌患者被診斷時的平均年齡是 70歲,約有三分之二的患者年齡在65 歲以上。一個人一生中罹患胃癌的風險大約是一百十四分之一,其中男性的風險略高於女性。
世界範圍内,尤其是在欠發達 國家,胃癌是一種非常常見的惡性腫 瘤,亦是世界上和癌症相關的首要死 亡原因。上世紀三十年代末,胃癌就位列美國癌症死因的第一位。如今, 胃癌死因的排名已有下降,雖然並不 十分清楚其中的原因,但可能和食物 增加了冷凍儲藏有關,這使得新鮮蔬 果更好地得以保存,民衆減少了食用 腌製和煙熏的食物。不過也有醫生認 爲和頻繁使用抗生素治療感染有關。 抗生素可以殺滅幽門螺旋桿菌,而該菌可能是引起胃癌的主要原因。
癌症和其他疾病一樣,發病率 和風險因子密切相關。不同的癌症有 不同的風險因子,一些風險因子如吸 煙等是不變的,但一個人的年齡或家 族史,是會有變化的。但風險因子並 非是發病的全部原因,有一個或數個 風險因子,並不意味著您一定會得該 病。很多疾病的發病原因並非和目前 已知的風險因子有關。科學家們已經 發現了一些和胃癌有關的風險因子, 其中一些是人爲可控的。
幽門螺旋桿菌(Helicobacter Pylori)感染被認爲是胃癌最爲主要的 發病原因,尤其是胃部較低位置的癌 症。長期感染幽門螺旋桿菌會導致胃 粘膜炎症(慢性萎縮性胃炎)和粘膜 癌前病變。在幽門螺旋桿菌感染的人 群中,胃癌的發病率很高,也和部分 類型的胃淋巴瘤有關。即便如此,仍 然有部分感染者一直未曾發生癌變。
胃淋巴瘤(Stomach Lymphoma) 的患者,其胃癌發生率也很高,也可 能胃淋巴瘤也是因爲感染幽門螺旋桿 菌而引起。
性別 男性發生胃癌的風險明顯高於女性。
年齡在50歲以上,罹患胃癌的風險顯著增高,大部分被診斷的胃癌患者,其年齡介於60至80歲之 間。
族裔之間的發病率也有很明顯 的不同,在美國,胃癌在亞太裔人群中最爲常見,在西班牙裔和非洲裔族群中,也比較常見。
地域對發病率也有重要影響, 生活在日本、中國、南歐、東歐, 以及美洲南部和中部,胃癌相當常 見,而北非、西非、南亞、中亞以及北美卻很少見。
飲食習慣也是發病風險的重要因 素,在大量食用煙熏食物、腌製魚肉 和腌製蔬菜的人群中,胃癌很常見。 因在腌製肉類品中,硝酸鹽和亞硝酸 鹽含量很高,通過細菌轉化成一種致 癌的化合物。另一方面,新鮮的蔬果 飲食,尤其是富含如維他命A和C等抗 氧化物的食品,無疑能降低胃癌的發 病風險。
其他諸如吸煙、肥胖、先前接 受過胃部手術、惡性貧血、A型血、 遺傳性癌症綜合症、家族性腺瘤性息 肉病、胃癌家族史、某些類型的胃息 肉、Epstein-Barr病毒感染、某些和 煤、金屬、橡膠等相關的職業、免疫缺陷等,都屬於胃癌發病的風險因 子。
預防和早期發現
儘管我們不很清楚胃癌發病 的確切因素,但仍然有很多方法可 以預防。過去的數十年間,胃癌發 病率的急劇下降,和民衆減少食用 高風險飲食有關,包括普及使用雪 櫃儲藏食物,食用新鮮蔬菜水果 (如橙、檸檬和柚子等)的意識增 加,都能有效降低胃癌的發病風 險。美國癌症協會建議民衆多進素 食,包括每天至少二杯半的蔬菜和 水果,建議用全麥麵包、意大利面、穀物(不包括精製穀物)、 魚類、家禽類和豆類,來代替加工肉 類、紅肉等,這些都有助於減少胃癌 發病風險。某些研究也顯示,在一 些缺乏營養的貧困地區,在食物中 添加如抗氧化物補充劑(含維他命 A、C、E以及礦物質硒)能有效減少 發病風險,但這些補充劑在營養良好 的人群中並沒有發現此項益處。
當然保持運動健身維持正常的體 重對預防癌症也有效,而吸煙和癌症 發病有關更是衆所周知。
及時治療幽門螺旋桿菌感染是 預防胃癌的重要措施,在一些早期的 研究中已經有建議用抗生素療法來治 愈感染。現在,治療的方法更多更有 效,包括阿斯匹林、非甾體消炎藥 (Non-steroidal Anti-inflammatory Drugs/NSAIDs)的應用,至少可以減 少胃癌25%的發病風險,但醫生們考 慮到這類藥物有内出血等副作用,一 般也不作爲常規的預防性用藥。
雖然在可能的情況下避免風險因 子,可以減少發病風險,但並不能保 證該病能夠完全預防。在胃癌的防治 過程中,早期發現幾乎是最好的治療 方式,因爲能夠獲得有效的治療而提 高生存率,這對胃癌高發國家尤顯重 要。
一些遺傳性癌症綜合症和家族史 的病人,可以透過基因檢測,來發現 某些基因的異常,從而進一步採取預 防性的措施。
在沒有任何症狀的人群中進行胃 癌篩檢,也是早期發現的有效手段。 日本是胃癌高發國家,每年都會在人 群中進行大規模的篩檢,以幫助發現 早期或可治愈階段的胃癌,降低死亡 率。美國的研究顯示,大規模的篩檢 並不十分有效,因爲美國的發病率並 不高,當然一些高風險的人群可以從 篩檢中獲益。由於美國沒有胃癌的國 家篩檢計劃,一般患者都會因爲一些 徵兆或症狀才會就診被發現,故如果 您有任何有關胃癌方面的疑慮,請立 刻咨詢您的醫生。

症狀和診斷
不幸的是,早期胃癌很少出現症 狀,這也是爲何這個疾病早期保護艱難的原因之一。胃癌常見的體徵和症 狀有:食欲變差;在沒有節食的情況 下,體重減輕;腹痛;上腹部不適; 少量進食之後,就有上腹部飽脹感; 胃部灼痛、消化不良,或有潰瘍型的 症狀;噁心;嘔吐,有時帶血;腹部腫脹或腹水。
通常情況下,上述這些症狀看上去更像一些其他的疾病,如病毒性 腸胃炎等,而且其他癌症也有這些症 狀。若這些徵兆和症狀持續存在,或 逐漸變得更坏更加嚴重,那麽,就應 該立刻看醫生,爭取早日診斷獲得有 效治療。值得警惕的是,胃癌有可能 直到晚期才出現症狀,在美國,大約 只有五分之一的病人能在癌症擴散前 被發現。
一旦就診,醫生會問您一些和風險因子有關的問題,以及了解您的 症狀,看是否指證胃癌或其他疾病, 醫生也需要了解您身體的整體健康狀 況,以評估是否適合手術。通過腹部 檢查,醫生也會發現一些腹部的異常 情況。
胃鏡檢查(也稱爲上消化道内窺鏡檢查Esophagogastroduodenoscopy/ EGD)是發現胃癌的主要手段,用於一些有高風險因子的人,或者已有 胃癌體徵和症狀的患者。在檢查過程 中,如果發現有異常區域,醫生會做 一個活組織切片(組織樣本),通過病理檢查看是否有癌細胞存在。
活組織切片檢查(Biopsy)是醫生 在胃鏡檢查過程中採摘異常組織,進 行病理學的顯微鏡檢查,是唯一能夠診斷癌症的證據。
影像學檢查 (Imaging Tests)是 透過X光、磁場、聲波、放射性物質 來建立人體内的圖像,可以幫助發現 癌症、擴散轉移,以及觀察確定治 療效果等。這些影像學檢查包括上消 化道造影檢查(GI)、超聲内窺鏡 (EUS)、電腦斷層掃描(CT)、核磁共振(MRI)、正電子發射斷層掃描 (PET)、X光胸片等。
腹腔鏡檢查(Laparoscopy)一般 都在胃癌已經被發現之後才進行,儘 管CT或MRI可以建立體内的圖像,但 仍然有可能錯過某些腫瘤,尤其是非 常小的腫瘤。醫生們仍然會在手術之 前,透過腹腔鏡來幫助確認腫瘤是否 局限在胃部,確認手術是否能夠完全 切除腫瘤。
實驗室檢查 (Lab Tests),醫生 通過血液常規檢查,看病人是否因内出血而引起貧血,包括糞便隱血試驗。若需要手術治療,醫生也通過實驗室檢查來了解患者的肝功能、腎功能等。
癌症和其他疾病一樣,發病率 和風險因子密切相關。不同的癌症有 不同的風險因子,一些風險因子如吸 煙等是不變的,但一個人的年齡或家 族史,是會有變化的。但風險因子並 非是發病的全部原因,有一個或數個 風險因子,並不意味著您一定會得該 病。很多疾病的發病原因並非和目前 已知的風險因子有關。科學家們已經 發現了一些和胃癌有關的風險因子, 其中一些是人爲可控的。
幽門螺旋桿菌(Helicobacter Pylori)感染被認爲是胃癌最爲主要的 發病原因,尤其是胃部較低位置的癌 症。長期感染幽門螺旋桿菌會導致胃 粘膜炎症(慢性萎縮性胃炎)和粘膜 癌前病變。在幽門螺旋桿菌感染的人 群中,胃癌的發病率很高,也和部分 類型的胃淋巴瘤有關。即便如此,仍 然有部分感染者一直未曾發生癌變。
胃淋巴瘤(Stomach Lymphoma) 的患者,其胃癌發生率也很高,也可 能胃淋巴瘤也是因爲感染幽門螺旋桿 菌而引起。
性別 男性發生胃癌的風險明顯高於女性。
年齡在50歲以上,罹患胃癌的風險顯著增高,大部分被診斷的胃癌患者,其年齡介於60至80歲之 間。
族裔之間的發病率也有很明顯 的不同,在美國,胃癌在亞太裔人群中最爲常見,在西班牙裔和非洲裔族群中,也比較常見。
地域對發病率也有重要影響, 生活在日本、中國、南歐、東歐, 以及美洲南部和中部,胃癌相當常 見,而北非、西非、南亞、中亞以及北美卻很少見。
飲食習慣也是發病風險的重要因 素,在大量食用煙熏食物、腌製魚肉 和腌製蔬菜的人群中,胃癌很常見。 因在腌製肉類品中,硝酸鹽和亞硝酸 鹽含量很高,通過細菌轉化成一種致 癌的化合物。另一方面,新鮮的蔬果 飲食,尤其是富含如維他命A和C等抗 氧化物的食品,無疑能降低胃癌的發 病風險。
其他諸如吸煙、肥胖、先前接 受過胃部手術、惡性貧血、A型血、 遺傳性癌症綜合症、家族性腺瘤性息 肉病、胃癌家族史、某些類型的胃息 肉、Epstein-Barr病毒感染、某些和 煤、金屬、橡膠等相關的職業、免疫缺陷等,都屬於胃癌發病的風險因 子。
胃癌的分期
胃癌分期主要基於腫瘤擴散的程 度,而腫瘤擴散程度又是選擇治療方 案和評估病人預後的重要依據。胃癌 一旦被分期,就不會因爲腫瘤的進展 而改變,所有腫瘤進展的新情況,只 會寫在患者目前的病況中。
分期也會依據體檢、活檢、影像 學檢查(臨床分期),其他檢查的結 果,和外科手術結果(病理分期), 病理分期是醫生在手術中對癌症範圍的第一印象的描述,包括手術中切除 組織的情況,故病理分期比臨床分期 更爲準確。
癌症的分期系統,也是治療團隊 用來描述腫瘤擴散程度的一個有效方 法,美國癌症聯合委員會(American Joint Commission on Cancer/AJCC)的 TNM分期系統在臨床上應用最多。 TNM分期系統的三個關鍵詞 T:用來描述原發腫瘤生長的程 度,包括腫瘤在胃壁的深度以及影響 鄰近器官的程度;N:是描述腫瘤在附 近區域淋巴結的擴散情況;M:指的是 腫瘤是否已經轉移至身體其他器官, 最爲常見的遠距離轉移就是肝臟、腹 膜以及遠端淋巴結,而肺和腦部的轉 移並不多見。
在T、N和M之後添加數字或字 母,則能提供更加詳細的癌症信息。 數字0-4,表明程度越來越重; 字母X因獲得的信息不確切而意味 著“無法評估”。 字母is的意思是“原位癌”,表明 腫瘤在最上層的黏膜細胞層,尚未侵 入較深層的胃壁組織。
胃癌分期非常專業,又是治療和 預後的重要參考依據, 分期越高,則病 情越晚、生存期越短。若患者需要了 解自己腫瘤的發展情況,請咨詢自己 的主診醫生和醫療團隊,他們可以詳 細為您解釋這些分期的意義。
腫瘤切除與否和五年生存率的關係
當醫生相信能夠在外科手術中完 全切除腫瘤的話,那麽就會採用手術 治療的方法。而無法切除的腫瘤則意 味著手術無法完全清除癌瘤,這種情 況有可能是腫瘤已經發展到鄰近器官 或淋巴結,或腫瘤太接近主要的大血管,甚至已經有了遠端的轉移。腫瘤能否切除在TNM分期中,並沒有明顯 的界線,但一般情況下,分期早的腫 瘤更容易進行手術切除。
醫生對於病人的預後評估往往採 用一種標準方法,即患者的五年生存 率。一些癌症患者可以了解其他和自 己病況相類似的病人,將他們的生存率作爲衡量自己治愈前景的參考。下圖這些數據來自美國癌症研究院(The National Cancer Institute)的SEER數 據庫,數據的統計對象是基於在1991 年至2000年之間被診斷並治療的胃癌 患者,從中可以看出,未經外科手術 治療的病人,生存較差。
在美國,所有胃癌患者的五年相 對生存率大約在28%左右,五年相對生 存率是觀察比較胃癌患者和沒有胃癌 者的預期生存所得,因爲有些胃癌患 者可能會因爲其他疾病離世,故這個 方法可以更好觀察到癌症對生存造成 的影響。這些生存率在過去三十年間 逐步完善。美國的這些生存數據一直 較差的一個原因就是,大部分胃癌無 法獲得早期的診斷,胃癌的分期已經 成爲影響患者治愈前景的一個主要因素。
胃癌的治療
對於胃癌患者和其家人來説,了 解一些常規的胃癌治療方法,可以幫 助患者及家人更好地和醫療團隊溝通 討論,並和醫生一起對治療作出明智 的決定。無論您的癌症分期處於哪個階 段,治療總歸需要的。當然選擇治療 方案,會基於很多因素。腫瘤的位置和分期(即腫瘤生長範圍)對於治療 的選擇有著重要的影響,在考慮到患 者年齡、一般健康狀況以及個人喜好 等因素,您和治療團隊才會做出最終 合適的選擇。
胃癌的主要治療方式有外科手 術、化學治療、放射治療,大多數 情況下,會採用兩個或以上的治療手 段。不管是治愈癌症還是緩解症狀, 在治療開始前,了解治療目的非常重 要。如果目的是治愈,那麽患者在接 受緩解症狀治療的同時,也得接受治 療所帶來的各種副作用。若癌症沒有治愈的可能,那麽治療的目的可能僅 僅爲了幫助緩解如進食困難、疼痛或 出血等症狀。治療團隊中包含了一些不同領域的專科醫生,如外科醫生、 腫瘤内科醫生、放射腫瘤科醫生,在 治療開始實施前,他們將合作制定一 個合適的治療方案。
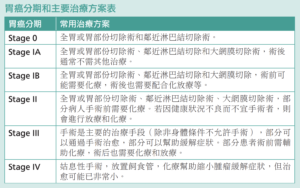
外科手術是胃癌的主要治療手 段,它提供了目前最爲實際的治愈機 會。依據胃癌的類型和分期,手術將 切除全部或部分的腫瘤,以及一些鄰 近的淋巴結,手術也將盡可能多地保 留正常的胃,有需要時,其他器官也 可能被切除。手術也是不同分期階段 胃癌的治療手段之一,若病人的胃癌分期在0、Ⅰ、Ⅱ、Ⅲ階段,而且健 康狀況良好,就會嘗試手術治療。即 便病人的腫瘤已經擴散至無法完全切 除腫瘤,病人也需要通過手術來幫助 預防腫瘤的出血,預防因腫瘤生長導 致的胃阻塞,這種手術也被稱爲姑息 性手術,意味著手術只能起到緩解或 預防症狀的作用,未能期待腫瘤治愈 的可能。
手術的類型通常依據腫瘤涉及的胃的部位以及對周圍的組織侵入程度,主要有三種類型的手術方案: 内窺鏡下黏膜切除術(Endoscopic Mucosal Resection)、胃大部切除術 (Subtotal gastrectomy)、全胃切除 術(Total gastrectomy)、放置飼食管 (Placement of a feeding tube)、淋 巴結切除(Lymph node removal)。 和其他外科手術一樣,胃癌手術也有 可能產生倂發症,包括手術造成的出 血、血凝塊,以及手術過程中有可能 損傷附近的器官。手術之後,在胃和 食管或小腸之間的新連接處,可能發 生滲漏,不過這種情況相當少見。而 手術常見帶來的副作用還有:胸口灼 痛、進食後腹痛以及維他命缺乏,醫 生會建議患者在手術之後,實行少食多餐制。
化學治療是一種通過口服或靜脈 注射的方式對抗癌症,它可以對已經 轉移至胃以外器官的腫瘤發生作用。 對部分患者而言,尤其是癌症已經發生轉移者,化療可以幫助緩解症狀, 也能幫助部分患者延長生命。在手術 切除腫瘤之後進行的化療,被稱爲輔 助治療(Adjuvant Treatment),術 後同時用放療和化療,就是放化療 (Chemoradiation),主要目的都是 爲了延緩癌症的復發,尤其針對那些 腫瘤未能全部切除的患者,放化療是 比較主要的治療手段。手術前的化療 是一種新的輔助治療方式,可使腫瘤 的體積縮小,使手術更容易進行,部 分胃癌分期的患者,這種新輔助治療 是其標準治療的選項。
化療的主要藥物有:5-FU(Fluorouracil)、 Doxorubicin (Adriamycin®)、Methotrexate、Epirubicin (Ellence®)、 Etoposide (VP-16)、Cisplatin Docetaxel (Taxotere®) 、 Paclitaxel (Taxol®)、Irinotecan(Camptosar® CPT11)、Capecitabine (Xeloda®) 和 Oxaliplatin。化療的常見短期副作用有:噁 心和嘔吐、食慾不振、脫髮、腹瀉、 口腔潰瘍、低血細胞數等,這些副作 用在經過一些對症治療之後症狀都會 減輕或消失。
標靶治療和普通化療不同之處在 於,用於標靶治療的藥物可以快速分 裂靶細胞,故對抗癌細胞更爲有效。 近年已經有很多研究開發了一些針對 這種差異的新標靶藥物,而且標靶藥 物和標準化療比起來,亦沒有那麽嚴 重的副作用。
放射治療中的外部照射治療(External beam radiation therapy)是胃癌治療中的常用放療手段,這種從體 外將射綫聚焦照射到腫瘤的方式,看上去有點像照X光。但治療持續時間較 長,病人在幾周或數月期間,需接受每週5次這樣的治療。手術之後,結合放療和化療,一般能夠殺滅在手術中無法用肉眼看到的極小癌細胞。放療亦能幫助延緩或預防癌症的復發,並且能夠消除癌症發展帶來的症狀,如疼痛、出血,以及進食問題等。
初始治療之後,再一次出現的腫 瘤稱爲復發性癌症。通常,此時的治 療方案就和第四期胃癌的治療方案一 樣。然而,患者身體的一般健康狀況 成爲選擇治療方案時必須考慮的重要因素,可能亦會考慮一些臨床試驗的新方法。